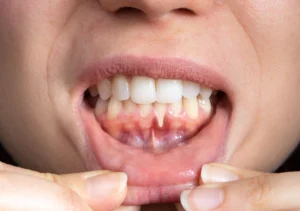
Le déchaussement dentaire, également appelé maladie parodontale avancée, est une affection chronique qui touche les tissus de soutien des dents et qui peut conduire,
en l’absence de traitement, à leur perte progressive. Longtemps silencieuse, cette pathologie évolue souvent sans douleur au début, ce qui explique pourquoi elle est fréquemment diagnostiquée tardivement, lorsque les dégâts sont déjà importants. Rougeur des gencives, saignements, mauvaise haleine persistante, mobilité dentaire ou sensation que les dents « s’allongent » sont autant de signes qui doivent alerter.
Face à cette maladie insidieuse, de nombreux patients se demandent s’il est encore possible d’agir une fois que le déchaussement est installé, et surtout si la chirurgie peut réellement stopper son évolution. La chirurgie parodontale est souvent perçue comme une solution radicale ou comme un dernier recours, ce qui suscite à la fois des espoirs et des inquiétudes. Pourtant, son rôle est avant tout thérapeutique et préventif : elle vise à contrôler l’infection, à stabiliser les tissus et à préserver les dents le plus longtemps possible.
Cette page a pour objectif d’expliquer de manière claire et détaillée dans quels cas la chirurgie est indiquée, quels sont ses bénéfices réels, ses limites, ses risques et les conditions indispensables à sa réussite. Elle permettra également de comprendre pourquoi la chirurgie ne peut jamais être envisagée seule, mais doit s’inscrire dans une prise en charge globale associant hygiène, suivi médical et engagement actif du patient.
Peut-on stopper le déchaussement dentaire grâce à la chirurgie ?
Le déchaussement dentaire, aussi appelé parodontite avancée, est une pathologie chronique caractérisée par la perte progressive des tissus de soutien de la dent : la gencive, l’os alvéolaire et le ligament parodontal. Sans traitement, cette affection conduit inévitablement à la mobilité puis à la perte des dents. La chirurgie parodontale ne guérit pas la maladie à elle seule, mais elle permet d’en stopper l’évolution, de stabiliser la situation et parfois même de régénérer une partie des tissus détruits.
Qu’est-ce que le déchaussement dentaire exactement ?
Comment se développe le déchaussement dentaire ?
Le déchaussement dentaire débute généralement par une gingivite, une inflammation superficielle de la gencive causée par l’accumulation de plaque bactérienne. Si elle n’est pas traitée, l’inflammation progresse en profondeur, détruit progressivement l’os qui maintient les dents en place et crée des poches parodontales où les bactéries prolifèrent. Cette destruction est lente, souvent indolore au début, ce qui explique pourquoi beaucoup de patients consultent tardivement.
Pourquoi certaines personnes sont plus touchées que d’autres ?
Plusieurs facteurs favorisent le déchaussement dentaire : une hygiène bucco-dentaire insuffisante, le tabagisme, le diabète mal contrôlé, le stress chronique, certaines maladies auto-immunes, les changements hormonaux, ou encore une prédisposition génétique. Ces facteurs modifient la réponse immunitaire et rendent les tissus plus vulnérables aux agressions bactériennes.
La chirurgie peut-elle réellement stopper le déchaussement dentaire ?
Quel est l’objectif réel de la chirurgie parodontale ?
La chirurgie parodontale vise avant tout à éliminer les bactéries profondément enfouies sous la gencive, à nettoyer les surfaces radiculaires, à réduire la profondeur des poches parodontales et à créer un environnement favorable à la cicatrisation. Elle ne supprime pas la cause initiale si celle-ci persiste, mais elle permet de stopper la progression de la maladie lorsqu’elle est associée à une bonne hygiène et à un suivi régulier.
Dans quels cas la chirurgie est-elle indiquée ?
La chirurgie est indiquée lorsque les traitements non chirurgicaux (détartrage profond, surfaçage radiculaire, antibiothérapie locale) ne suffisent plus à contrôler l’infection. Elle est également recommandée lorsque les poches parodontales sont profondes, lorsque l’os est sévèrement atteint ou lorsque certaines zones sont inaccessibles aux instruments classiques.
Quels sont les types de chirurgies utilisées pour traiter le déchaussement dentaire ?
Qu’est-ce que la chirurgie à lambeau ?
La chirurgie à lambeau consiste à soulever délicatement la gencive afin d’exposer la racine de la dent et l’os sous-jacent. Cela permet au chirurgien de nettoyer en profondeur les zones infectées, d’éliminer les tissus inflammatoires et de remodeler éventuellement l’os pour favoriser la cicatrisation et réduire la profondeur des poches.
En quoi consiste la chirurgie régénératrice ?
La chirurgie régénératrice vise à reconstruire les tissus détruits à l’aide de membranes, de substituts osseux ou de facteurs de croissance. Cette technique permet, dans certains cas, de recréer une partie de l’os et du ligament parodontal, ce qui améliore la stabilité de la dent et ralentit considérablement l’évolution de la maladie.
Qu’est-ce que la greffe de gencive ?
La greffe gingivale est utilisée lorsque la gencive est trop fine ou insuffisante pour protéger correctement la dent. Elle consiste à prélever un petit fragment de tissu, généralement au niveau du palais, pour l’implanter dans la zone déficitaire. Cette procédure protège la racine, réduit la sensibilité dentaire et améliore l’esthétique du sourire.
La chirurgie permet-elle de récupérer l’os perdu ?
Peut-on vraiment faire repousser l’os ?
Dans certaines situations bien sélectionnées, il est possible de stimuler une régénération osseuse partielle grâce à des techniques spécifiques. Toutefois, la quantité d’os récupérable dépend de la sévérité de la perte, de l’âge du patient, de son état de santé général et de sa capacité de cicatrisation.
Quels sont les facteurs qui influencent la réussite de la régénération ?
La réussite dépend de l’arrêt du tabac, d’une excellente hygiène bucco-dentaire, d’un contrôle strict du diabète s’il existe, de l’absence d’infections persistantes et d’un suivi régulier chez le parodontologue. Sans ces conditions, la chirurgie seule ne suffit pas.
Quels sont les résultats attendus après une chirurgie parodontale ?
Peut-on conserver ses dents à long terme ?
Oui, dans la majorité des cas, la chirurgie permet de stabiliser la maladie et de conserver les dents pendant de nombreuses années, parfois toute la vie, à condition que le patient respecte les recommandations d’hygiène et de suivi.
La maladie peut-elle revenir après la chirurgie ?
Le déchaussement dentaire est une maladie chronique. Même après une chirurgie réussie, elle peut réapparaître si les facteurs de risque ne sont pas contrôlés. C’est pourquoi la maintenance parodontale est essentielle.
Quelles sont les limites de la chirurgie du déchaussement dentaire ?
Dans quels cas la chirurgie n’est-elle pas suffisante ?
Lorsque la perte osseuse est trop importante, que la dent est très mobile ou que l’infection est incontrôlable, l’extraction peut parfois être la seule option raisonnable afin d’éviter la propagation de l’infection aux tissus voisins.
Existe-t-il des risques liés à la chirurgie ?
Comme toute intervention, la chirurgie parodontale comporte des risques : douleur, gonflement, saignement, sensibilité dentaire temporaire, et rarement infection ou retard de cicatrisation. Ces effets sont généralement transitoires et bien contrôlés par un suivi médical adapté.
Que doit faire le patient après la chirurgie pour maintenir les résultats ?
Quel rôle joue l’hygiène bucco-dentaire ?
L’hygiène est fondamentale : brossage minutieux deux à trois fois par jour, utilisation de brossettes interdentaires, bains de bouche si prescrits, et contrôles réguliers chez le dentiste permettent d’éviter la réinstallation des bactéries responsables.
À quelle fréquence faut-il consulter après une chirurgie ?
Un suivi tous les trois à six mois est généralement recommandé afin de surveiller l’état des gencives, nettoyer les zones difficiles d’accès et intervenir rapidement en cas de récidive.
Quel est le rôle de la prévention dans l’arrêt du déchaussement dentaire ?
Pourquoi la chirurgie seule ne suffit-elle pas sans prévention ?
La chirurgie parodontale agit comme un traitement correctif qui intervient une fois que les tissus ont déjà été endommagés. En revanche, elle n’élimine pas la tendance du terrain biologique du patient à développer une inflammation parodontale. Sans mesures préventives adaptées, les bactéries recolonisent progressivement les poches résiduelles, l’inflammation réapparaît et la destruction osseuse reprend. La prévention permet donc de consolider les résultats de la chirurgie et de prolonger ses bénéfices dans le temps.
Quels sont les piliers de la prévention parodontale ?
La prévention repose sur quatre piliers principaux : une hygiène bucco-dentaire rigoureuse, des contrôles réguliers chez le chirurgien-dentiste ou le parodontologue, la correction des facteurs de risque modifiables comme le tabac ou le diabète mal équilibré, et l’éducation du patient à reconnaître les premiers signes de récidive. Cette approche globale transforme le patient en acteur principal de la stabilité de sa santé bucco-dentaire.
Quel est l’impact du tabac sur la réussite de la chirurgie parodontale ?
Pourquoi le tabac compromet-il la cicatrisation ?
Le tabac diminue l’irrigation sanguine des gencives, réduit l’apport en oxygène aux tissus et perturbe la réponse immunitaire. Ces effets ralentissent considérablement la cicatrisation après une chirurgie parodontale et augmentent le risque d’échec thérapeutique. Chez les fumeurs, les résultats sont souvent moins stables et la récidive est plus fréquente.
Faut-il arrêter complètement de fumer avant l’intervention ?
Idéalement, l’arrêt complet du tabac est recommandé plusieurs semaines avant l’intervention et doit être maintenu après la chirurgie. Même une réduction significative améliore déjà la vascularisation des tissus et favorise une meilleure cicatrisation, mais seul l’arrêt complet permet d’optimiser pleinement les chances de succès à long terme.
Quel est le lien entre le déchaussement dentaire et les maladies générales ?
Le diabète influence-t-il l’évolution du déchaussement ?
Le diabète mal équilibré augmente la susceptibilité aux infections et ralentit la cicatrisation. Il favorise une inflammation chronique plus intense et rend les tissus parodontaux plus fragiles. Chez les patients diabétiques, le déchaussement évolue souvent plus rapidement et nécessite une prise en charge plus étroite avant et après la chirurgie.
Existe-t-il un lien avec les maladies cardiovasculaires ?
Les inflammations chroniques comme la parodontite contribuent à l’augmentation de certains marqueurs inflammatoires systémiques, ce qui pourrait influencer le risque cardiovasculaire. Inversement, un terrain inflammatoire général peut aggraver les maladies parodontales. Le contrôle du déchaussement participe donc indirectement à l’équilibre général de la santé.
À quel âge peut-on bénéficier d’une chirurgie parodontale ?
La chirurgie est-elle réservée aux personnes âgées ?
Contrairement à une idée reçue, le déchaussement dentaire ne concerne pas uniquement les personnes âgées. Il peut apparaître chez de jeunes adultes, parfois même chez des adolescents en cas de prédisposition génétique. La chirurgie peut être indiquée à tout âge dès lors que la maladie est avancée et que les traitements non chirurgicaux sont insuffisants.
L’âge influence-t-il les résultats ?
L’âge en soi n’est pas un facteur limitant majeur. Ce sont surtout l’état de santé général, la capacité de cicatrisation, l’absence de maladies non contrôlées et l’implication du patient dans son suivi qui déterminent la réussite du traitement.
Quels signes doivent alerter après une chirurgie parodontale ?
Quels sont les symptômes normaux après l’intervention ?
Après la chirurgie, il est normal de ressentir une légère douleur, un gonflement transitoire, une sensibilité accrue au chaud et au froid, ainsi qu’un léger saignement les premiers jours. Ces symptômes disparaissent progressivement avec la cicatrisation.
Quels signes doivent conduire à consulter rapidement ?
Une douleur intense persistante, un gonflement important, de la fièvre, une suppuration ou une mobilité dentaire qui s’aggrave sont des signes anormaux qui doivent motiver une consultation rapide afin d’écarter une complication infectieuse ou un échec de cicatrisation.
Existe-t-il des alternatives à la chirurgie pour stopper le déchaussement ?
Les traitements non chirurgicaux peuvent-ils suffire ?
Dans les formes légères à modérées, un traitement non chirurgical associant détartrage profond, surfaçage radiculaire et antiseptiques locaux peut suffire à contrôler la maladie. La chirurgie devient nécessaire lorsque ces mesures ne permettent plus de réduire l’inflammation et la profondeur des poches.
Les nouvelles technologies peuvent-elles remplacer la chirurgie ?
Les lasers parodontaux, les thérapies photodynamiques et certains traitements biologiques constituent des compléments intéressants, mais ils ne remplacent pas la chirurgie dans les formes avancées. Ils peuvent toutefois améliorer les résultats et réduire l’inflammation lorsqu’ils sont utilisés de manière ciblée.
Quel est le pronostic à long terme après une chirurgie parodontale ?
Peut-on considérer le déchaussement comme une maladie contrôlée ?
Oui, dans de nombreux cas, le déchaussement peut être considéré comme une maladie chronique stabilisée. Comme pour l’hypertension ou le diabète, il nécessite un suivi à vie mais peut être parfaitement contrôlé avec une prise en charge adaptée.
Qu’est-ce qui conditionne la stabilité à long terme ?
La stabilité dépend de la rigueur du patient, de la qualité du suivi professionnel, de la gestion des facteurs de risque et de la rapidité d’intervention en cas de récidive. Plus la maladie est prise en charge tôt, plus les chances de succès durable sont élevées.
Questions fréquemment posées (FAQ)
La chirurgie parodontale est-elle douloureuse ?
La chirurgie parodontale est réalisée sous anesthésie locale, ce qui rend l’intervention indolore. Après l’intervention, une gêne ou une douleur modérée peuvent apparaître pendant quelques jours, mais elles sont généralement bien contrôlées par des antalgiques simples prescrits par le praticien.
Combien de temps dure la cicatrisation après une chirurgie parodontale ?
La cicatrisation initiale des gencives prend en général une à deux semaines, tandis que la maturation complète des tissus peut s’étendre sur plusieurs mois. La durée exacte dépend du type de chirurgie réalisée, de l’étendue des lésions et de la capacité individuelle de cicatrisation.
Faut-il arrêter de travailler après une chirurgie parodontale ?
Dans la plupart des cas, l’arrêt de travail n’est pas nécessaire. Certaines personnes préfèrent toutefois se reposer un à deux jours, surtout après une chirurgie étendue ou si leur activité professionnelle est physiquement exigeante.
La chirurgie permet-elle de resserrer des dents qui se sont écartées ?
La chirurgie stabilise les tissus de soutien mais ne repositionne pas spontanément les dents. Si les dents se sont déplacées à cause du déchaussement, un traitement orthodontique peut être nécessaire après stabilisation parodontale pour corriger les écarts.
Peut-on faire une chirurgie parodontale si l’on est enceinte ?
En règle générale, les chirurgies non urgentes sont reportées après la grossesse. Toutefois, en cas d’infection sévère ou de risque pour la santé de la mère, une prise en charge adaptée peut être envisagée en concertation avec l’équipe médicale.
La chirurgie empêche-t-elle définitivement la perte des dents ?
Elle réduit fortement le risque de perte dentaire en stoppant la progression de la maladie, mais elle ne garantit pas à 100 % la conservation des dents à vie. Le respect des mesures d’hygiène et du suivi est déterminant pour maintenir les résultats.
Les résultats sont-ils visibles esthétiquement ?
Oui, dans certains cas la gencive paraît plus saine, moins rouge et moins gonflée après la chirurgie. Toutefois, une légère rétraction gingivale peut parfois rendre les dents un peu plus longues visuellement, ce qui est une conséquence normale de la réduction de l’inflammation.
Peut-on refaire une chirurgie parodontale si la maladie revient ?
Oui, il est possible de refaire une intervention si une récidive survient, à condition que l’état général et local le permette. Néanmoins, chaque intervention doit être soigneusement évaluée afin de privilégier la solution la plus conservatrice possible.
La chirurgie est-elle remboursée ?
Le remboursement dépend du système de santé et du type d’assurance du patient. Certaines interventions sont partiellement prises en charge lorsqu’elles sont justifiées médicalement, tandis que d’autres restent à la charge du patient.
Peut-on prévenir le déchaussement chez ses enfants ?
Oui, l’apprentissage précoce d’une bonne hygiène bucco-dentaire, les contrôles réguliers chez le dentiste et la prise en charge rapide des gingivites permettent de réduire considérablement le risque de développer un déchaussement à l’âge adulte.
Existe-t-il un âge limite pour bénéficier d’une chirurgie parodontale ?
Il n’existe pas d’âge limite strict. Tant que l’état de santé général le permet et que les bénéfices attendus sont supérieurs aux risques, la chirurgie peut être réalisée même chez des patients âgés. L’évaluation est toujours индивидуelle et repose sur l’état bucco-dentaire, médical et la motivation du patient.
La chirurgie parodontale peut-elle améliorer une mauvaise haleine chronique ?
Oui, dans de nombreux cas, la mauvaise haleine est liée à la prolifération bactérienne dans les poches parodontales. En éliminant ces bactéries et en réduisant les poches, la chirurgie peut contribuer à améliorer significativement l’halitose.
Peut-on manger normalement après une chirurgie parodontale ?
Il est recommandé de privilégier une alimentation molle et tiède pendant quelques jours afin de ne pas traumatiser les tissus en cours de cicatrisation. Progressivement, une alimentation normale peut être reprise selon le confort du patient.
La chirurgie peut-elle corriger une récession gingivale ancienne ?
Dans certains cas, des techniques spécifiques de greffe ou de recouvrement radiculaire permettent de corriger partiellement une récession gingivale ancienne. Toutefois, les résultats dépendent de l’étendue de la récession, de l’anatomie locale et de la qualité des tissus disponibles.
Le stress peut-il influencer l’évolution du déchaussement ?
Oui, le stress chronique peut affaiblir le système immunitaire et augmenter la réponse inflammatoire de l’organisme, ce qui peut favoriser l’aggravation des maladies parodontales. Une bonne gestion du stress fait donc partie intégrante de la prévention.
Les bains de bouche suffisent-ils à prévenir une récidive ?
Les bains de bouche antiseptiques sont utiles en complément, notamment après une chirurgie, mais ils ne remplacent pas le brossage mécanique et le nettoyage interdentaire qui restent indispensables pour éliminer la plaque bactérienne.
Peut-on faire une chirurgie parodontale si l’on porte des implants dentaires ?
Oui, des chirurgies similaires peuvent être réalisées autour des implants en cas de péri-implantite. Le principe est de nettoyer les surfaces contaminées, de réduire l’inflammation et, dans certains cas, de tenter une régénération osseuse autour de l’implant.
La chirurgie parodontale modifie-t-elle la sensibilité dentaire ?
Une augmentation temporaire de la sensibilité au froid et au chaud est fréquente après la chirurgie, surtout si les racines sont davantage exposées. Cette sensibilité diminue généralement avec le temps et peut être soulagée par des dentifrices spécifiques.
Faut-il prendre des antibiotiques après l’intervention ?
Les antibiotiques ne sont pas systématiques. Ils sont prescrits uniquement dans certaines situations à risque ou en présence d’une infection particulière. Une prescription raisonnée permet d’éviter les résistances bactériennes inutiles.
La chirurgie peut-elle échouer même si l’on suit bien les recommandations ?
Oui, malgré une bonne observance, certains facteurs biologiques ou génétiques peuvent limiter la réponse au traitement. Dans ces cas, l’objectif reste de ralentir au maximum l’évolution de la maladie et de préserver la fonction masticatoire le plus longtemps possible.
Conclusion
La chirurgie parodontale ne constitue pas une guérison définitive du déchaussement dentaire, mais elle représente un outil essentiel pour stopper son évolution, stabiliser les tissus, réduire l’inflammation et préserver les dents. Associée à une hygiène rigoureuse, à un mode de vie sain et à un suivi régulier, elle permet dans de nombreux cas de conserver ses dents à long terme et d’éviter des pertes irréversibles.
